Ινομυώματα: όλα όσα θέλεις να γνωρίζεις.
Μια συχνή ερώτηση που δέχομαι είναι κατά πόσο μπορώ να υποστηρίξω τον οργανισμό μου με φυσικό τρόπο, εφόσον ο γιατρός μου εντόπισε κάποια ινομυώματα. Είναι η χειρουργική οδός η μόνη λύση;
Σε αυτό το άρθρο θα μάθουμε:
Τι είναι τα ινομυώματα;
Ποιοι είναι οι τύποι ινομυωμάτων;
Σε τι οφείλονται τα ινομυώματα;
Ενδοκρινικοί διαταράκτες (EDCs)
Ορμονική ανισορροπία οιστρογόνων:προγεστερόνης
Ηλικία
Παχυσαρκία και σπλαχνικό λίπος
Υπέρταση
Επιγενετική και οικογενειακό ιστορικό
Παίζει ρόλο η διατροφή στην εμφάνιση τους;
Τρόποι θεραπείας ινομυώματων;
Ιατρική προσέγγιση
Φυσικές θεραπείες
Τι πρέπει να γνωρίζεις για την φυσική υποστήριξη του οργανισμού αν έχεις ιστορικό με ινομυώματα;
Πως σε καθοδηγώ μέσα από συνεδρίες;

Τι είναι τα ινομυώματα;
Ο όρος ινομύωμα εισήχθη για πρώτη φορά τη δεκαετία του 1860. Τα ινομυώματα της μήτρας αποτελούν τους πιο συχνούς όγκους της πυέλου στις γυναίκες αναπαραγωγικής ηλικίας, επηρεάζοντας πάνω από το 70% των γυναικών παγκοσμίως, με ιδιαίτερα αυξημένη συχνότητα στις έγχρωμες γυναίκες1.
Tα ινομυώματα της μήτρας εμφανίζονται στο 20-30% των γυναικών, πιο συχνά σε ηλικία 30-50 ετών, στα αναπαραγωγικα χρόνια της γυναίκας. Eίναι μη καρκινικοί όγκοι της μήτρας. Τα ινομυώματα της μήτρας είναι επίσης γνωστά ως λειομυώματα, μυώματα ή πολύποδες της μήτρας. Μπορεί να υπάρχει μόνο ένα ινομύωμα ή πολλά, με διαφορετικές θέσεις. Τα ινομυώματα της μήτρας σπάνια προκαλούν ανησυχία, αλλά όταν γίνονται πολύ μεγάλα ή υπάρχουν πολλά, μπορεί να γίνουν πρόβλημα. Ωστόσο, αν και καλοήθη, τα ινομυώματα συνδέονται με σημαντική νοσηρότητα. Αποτελούν την κύρια ένδειξη για υστερεκτομή σε μεγαλύτερες ηλικίες και μια από τις βασικότερες αιτίες γυναικολογικής και αναπαραγωγικής δυσλειτουργίας, η οποία περιλαμβάνει μηνορραγία, πυελικό πόνο, υπογονιμότητα, επαναλαμβανόμενες αποβολές και πρόωρο τοκετό2. Τα ινομυώματα μπορεί να αποτελέσουν αιτία υπογονιμότητας σε ένα 2-10% των περιπτώσεων υπογονιμότητας. Δεν θα αντιμετωπίσουν όμως όλες οι γυναίκες με ινομυώματα της μήτρας προβλήματα γονιμότητας.
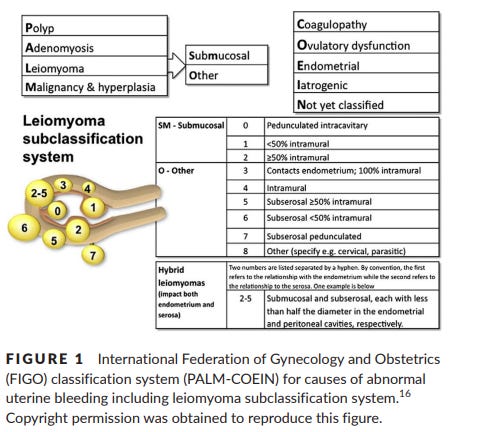
Τύποι ινομυωμάτων της μήτρας:
Το 20113 η Διεσθνής Ομοσπονδία Γυναικολογίας, και Μαιευτικής4 ταξινόμησε τα ινομυώματα σε οκτώ κατηγορίες, όπως:
Υποβλεννογόνα ινομυώματα (Submucosal): αναπτύσσονται κάτω από το εσωτερικό στρώμα της μήτρας. Αυτά τα ινομυώματα συχνά προκαλούν σοβαρή αιμορραγία και υπογονιμότητα.
Ενδοτοιχωματικά ινομυώματα (Intramural): αναπτύσσονται στο μεσαίο στρώμα της μήτρας και είναι οι πιο συνηθισμένοι τύποι ινομυωμάτων. Μπορεί να προκαλέσουν πόνο ή βαριά αιμορραγία.
Υπορογόνια ινομυώματα (Subserosal): αναπτύσσονται κάτω από το εξωτερικό τοίχωμα της μήτρας. Συνήθως δεν προκαλούν έντονα συμπτώματα, αλλά μπορεί να προκαλέσουν πίεση.
Πεντηριωτά ινομυώματα (Pedunculated fibroids): μπορεί να είναι είτε υποβλεννογόνα είτε υπορογόνια. Όταν είναι πεντηριωτά, μπορεί να περιστρέφονται, προκαλώντας πόνο.
Άλλα ινομυώματα: τραχηλικά, προηγμένα ή απολιθωμένα ινομυώματα.
Μεσαία ινομυώματα (Intracavitary fibroids): βρίσκονται στο εσωτερικό της κοιλότητας της μήτρας και μπορεί να επηρεάσουν την αναπαραγωγική λειτουργία, προκαλώντας αποβολές ή υπογονιμότητα.
Πως μπορείς να καταλάβεις αν έχεις ινομυώματα;
Με διακολπικό υπερηχογράφημα στο γυναικολόγο5. Είναι ο πιο αξιόπιστος τρόπος διάγνωσης ινομυώματος με ευαισθησία 90-99%. Έως και το 70% των ινομυωμάτων είναι ασυμπτωματικά και συχνά διαγιγνώσκονται τυχαία κατά τη διάρκεια διακολπικού υπερηχογραφήματος. Γι’ αυτό είναι σημαντικό να μη παραλείπετε την επίσκεψη στο γυναικολόγο ετησίως ή κάθε 1,5 χρόνο ανάλογα με το κατά πόσο σας κατευθύνει και τη σεξουαλική σας δραστηριότητα. Πολλές φορές χρησιμοποιούνται και άλλες τεχνικές απεικόνισης που ο γυναικολόγος θα κατευθύνει τον ασθενή, όπως η μαγνητική τομογραφία (MRI), η υστεροσκόπηση και η υστεροσαλπιγγογραφία. Η μαγνητική τομογραφία, προσφέρει μεγαλύτερη ακρίβεια στην απεικόνιση των ινομυωμάτων. Είναι εξαιρετική για την αξιολόγηση της βιωσιμότητας των ινομυωμάτων και για την ταυτοποίηση συνυπάρχουσας παθολογίας της μήτρας, όπως η αδενομύωση.
Τα ασυμπτωματικά ινομυώματα δεν απαιτούν άμεση θεραπεία, κάτι το οποιο όμως εξαρτάται και από το μέγεθος τους. Ωστόσο, αν και πολλές φορές ενώ δε προκαλούν συμπτώματα, τα συμπτωματικά ινομυώματα εμφανίζουν συμπτώματα, όπως:
Μηνορραγία - έντονη ή παρατεταμένη εμμηνοραγία.
Πυελικός πόνος ή αίσθημα πίεσης στη κάτω κοιλιακή χώρα
Πόνος κατά τη διάρκεια της σεξουαλικής επαφής
Συχνοουρία - σε περίπτωση που τα ινομυώματα πιέζουν την ουροδόχο κύστη
Δυσκοιλιότητα - σε περίπτωση που τα ινομυώματα πιέζουν το έντερο
Πόνος στη πλάτη ή στα πόδια (αν πιέζουν νεύρα)
Τα συμπτωματικά ινομυώματα, με βάση το μέγεθος και τη θέση τους στη μήτρα, μπορεί να συσχετίζονται και με υπογονιμότητα αλλά και επιπλοκές στο τοκετό, όπως αυξημένος κίνδυνος πρόωρου τοκετού, καισαρική τομή, αιμορραγία προ του τοκετού, κακή παρουσίαση του εμβρύου, και περιορισμός ανάπτυξης6.
Σε τι οφείλονται τα ινομυώματα;
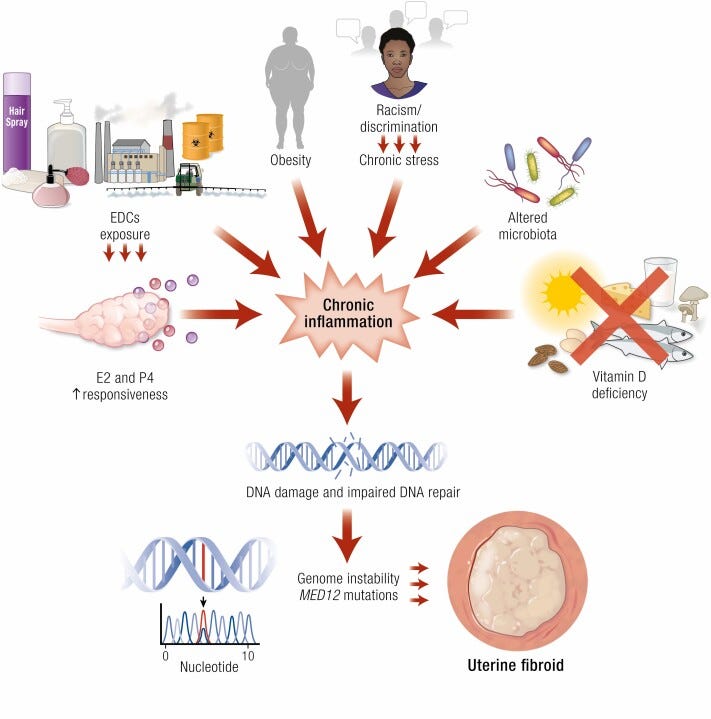
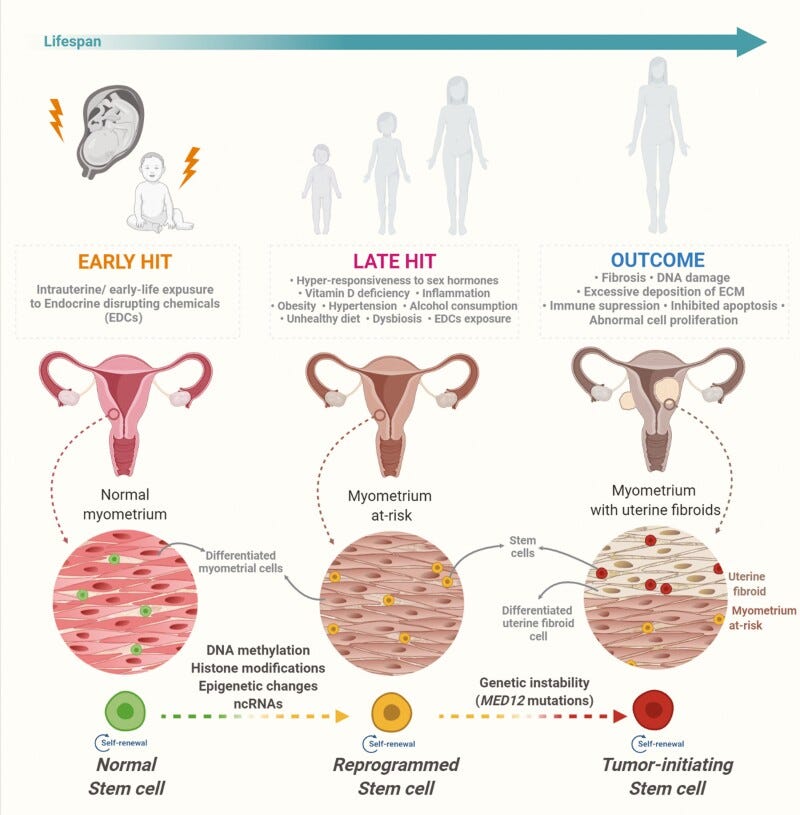
Η προέλευση των ινομυωμάτων δεν είναι καλά κατανοητή. Τα ινομυώματα της μήτρας είναι ορμονοεξαρτώμενα, καθώς περιέχουν περισσότερα οιστρογόνα και προγεστερόνη από τα τυπικά μυϊκά κύτταρα της μήτρας. Επομένως, η ορμονική κυριαρχία των οιστρογόνων και/ή της προγεστερόνης μπορεί να συμβάλει στην ανάπτυξη των ινομυωμάτων. Αυτός είναι ο λόγος που τα ινομυώματα τείνουν να αναπτύσσονται κατά τη διάρκεια των αναπαραγωγικών ετών και συχνά συρρικνώνονται μετά την εμμηνόπαυση, όταν τα επίπεδα των ορμονών μειώνονται.
Με βάση αυτή την ανασκόπηση7, ένας σημαντικός παράγοντας είναι η έκθεση σε ενδοκρινικούς διαταράκτες (EDCs- Endocrine Disrupting Chemicals) κατά την πρώιμη ζωή. Η έκθεση σε ενδοκρινικούς διαταράκτες (EDCs) κατά την πρώιμη ζωή επαναπρογραμματίζει τα μυομητριακά βλαστοκύτταρα, αυξάνοντας τον κίνδυνο ανάπτυξης ινομυωμάτων της μήτρας. Οι ενδοκρινικοί διαταράκτες (EDCs) μπορούν να επηρεάσουν το ορμονικό σύστημα με τρόπο που να ενισχύει την οιστρογονική δράση. Οι EDCs είναι χημικές ουσίες που μπορούν να διαταράξουν τη φυσιολογική λειτουργία του ενδοκρινικού συστήματος, επηρεάζοντας τη σύνθεση, την απελευθέρωση, τη μεταφορά ή την απομάκρυνση των ορμονών. Ορισμένοι από αυτούς τους διαταράκτες μπορούν να μιμηθούν ή να ενισχύσουν την επίδραση των οιστρογόνων, των θηλυκών σεξουαλικών ορμονών, και έτσι να προκαλέσουν οιστρογονική επιρροή. Αυτή η αυξημένη οιστρογονική δράση μπορεί να συνδεθεί με την ανάπτυξη ορμονοεξαρτώμενων καταστάσεων, όπως τα ινομυώματα της μήτρας.
Μπορείς να βρεις περισσότερες πληροφορίες για τους ορμονικούς διαταράκτες στο παρακάτω μου άρθρο:
Άλλοι γνωστοί παράγοντες κινδύνου, όπως η ηλικία, η φυλή, η παχυσαρκία, η υπέρταση, η έλλειψη βιταμίνης D, η προεμμηνόπαυση, η καταναλώση αλκοόλ, το οικογενειακό ιστορικό ινομυώματων, τα πρόσθετα τροφίμων και η διατροφή σε μεγαλύτερη ηλικία, μπορούν να πυροδοτήσουν την παθογένεση των ινομυωμάτων της μήτρας.
Η συχνότητα εμφάνισης των ινομυωμάτων φαίνεται να είναι υψηλότερη σε Αφροαμερικανίδες, παχύσαρκες, μη καπνίστριες και περιεμμηνοπαυσιακές γυναίκες. Η παχυσαρκία και η περιεμμηνοπαυσιακή περίοδος σχετίζονται συχνά με αυξημένα επίπεδα οιστρογόνων.
Πολλές ζωτικές βιολογικές οδοί και μηχανισμοί, όπως οι ορμόνες του φύλου, η εξωκυττάρια θεμέλια ουσία (ECM), οι οδοί Wnt/β-κατενίνης, TGF-β, οι αυξητικοί παράγοντες, η επιγενετική και η επιτρανγραφική ρύθμιση, οι YAP/TAZ, οι Rho/ROCK και οι μηχανισμοί επιδιόρθωσης βλαβών στο DNA, παίζουν σημαντικό ρόλο στην ανάπτυξη των ινομυωμάτων της μήτρας. Με λίγα λόγια αν υπάρχει οικογενειακό ιστορικό εμφάνισης ινομυωμάτων τότε υπάρχει μεγαλύτερη πιθανότητα εμφάνισης ινομυωμάτων αν η συγγένεια είναι πρώτου βαθμού.
Η ηλικία8 είναι ένας σημαντικός παράγοντας εμφάνισης ινομυωμάτων της μήτρας ειδικά σε γυναίκες που βρίσκονται σε προεμμηνοπαυσιακό στάδιο (>40). Στατιστικά, το 40% των ατόμων < 35 ετών και το 70% των ατόμων >50 ετών φαίνεται να αναπτύσσουν ινομυώματα μήτρας. Σε εφηβικές ηλικίες είναι πιο σπάνια η εμφάνιση τους. Οι γυναίκες στο στάδιο της εμμηνόπαυσης έχουν συρρικνωμένα ινομυώματα της μήτρας και μειωμένα επίπεδα σεξουαλικών ορμονών. Η χρήση θεραπείας ορμονικής υποκατάστασης μπορεί να προκαλέσει την εκ νέου ανάπτυξη αυτών των βλαβών και να οδηγήσει στην εμφάνιση των πρώτων κλινικών συμπτωμάτων των ινομυωμάτων της μήτρας9.
Η παχυσαρκία10 φαίνεται να είναι σημαντικός παράγοντας κινδύνου για την ανάπτυξη ινομυωμάτων της μήτρας, με αιτία τις μεταβολικές λειτουργίες των λιπωδών ιστών. Οι λιπώδεις ιστοί παράγουν και απελευθερώνουν διάφορες κυτοκίνες και αυξητικούς παράγοντες που εμπλέκονται στη ρύθμιση ποικίλων φυσιολογικών και παθολογικών διεργασιών, όπως η ανοσία και η φλεγμονή. Η παχυσαρκία, και ιδιαίτερα το υπερβολικό σπλαχνικό λίπος, μπορεί να συνδυάζεται με τη μειωμένη παραγωγή της σφαιρίνης που δεσμεύει τη σεξουαλική ορμόνη (SHBG), η οποία δεσμεύει τις κυκλοφορούσες ορμόνες, διαταράσσοντας την ορμονική δραστηριότητα στους ευαίσθητους ιστούς και επηρεάζοντας την ορμονική ισορροπία στο σώμα11.
Κάθε κιλό υπερβολικού σωματικού βάρους συσχετίζεται με αυξημένο κίνδυνο ανάπτυξης ινομυωμάτων της μήτρας12. Η αύξηση του δείκτη μάζας σώματος (ΔΜΣ) κατά μία μονάδα, η υψηλότερη αναλογία μέσης προς τους γοφούς και το ποσοστό σωματικού λίπους που υπερβαίνει το 30% αυξάνουν τον κίνδυνο για ινομυώματα της μήτρας. Το κοιλιακό σπλαχνικό λίπος ενισχύει επίσης αυτόν τον κίνδυνο13.
Οι γυναίκες που πάσχουν από υπέρταση έχουν πέντε φορές περισσότερες πιθανότητες να αναπτύξουν ινομυώματα της μήτρας14. Η αυξημένη διαστολική αρτηριακή πίεση σχετίζεται με υψηλότερο κίνδυνο ανάπτυξης ινομυωμάτων της μήτρας, ανεξάρτητα από τη χρήση αντιυπερτασικών φαρμάκων.
Η έλλειψη βιταμίνης D15 μπορεί να συνδέεται με την παθογένεση των ινομυωμάτων της μήτρας16. Η βιταμίνη D είναι απαραίτητη για την υγιή απόπτωση των κυττάρων, δηλαδή τον ρυθμισμένο κυτταρικό θάνατο, και έχει επίσης βαθιές επιδράσεις στον μεταβολισμό της γλυκόζης. Μελέτες της Δρ. Elizabeth Stewart και συνεργατών στη Βοστώνη υποστηρίζουν τη σύνδεση μεταξύ συστηματικής φλεγμονής και ανάπτυξης ινομυωμάτων. Έδειξε ότι διάφοροι αυξητικοί παράγοντες, όπως ο αυξητικός παράγοντας ινοβλαστών, ο αγγειακός ενδοθηλιακός αυξητικός παράγοντας και ο μετασχηματιστικός αυξητικός παράγοντας, οι οποίοι συγκεντρώνονται στα κύτταρα των ινομυωμάτων, ανταποκρίνονται σε φλεγμονώδεις μεσολαβητές. Αυτοί οι διεγερμένοι αυξητικοί παράγοντες ενισχύουν την αγγειογένεση (ανάπτυξη αιμοφόρων αγγείων) εντός του ινομυώματος, κάτι που προάγει και υποστηρίζει την ανάπτυξή του. Όλοι οι επιτυχημένοι όγκοι, καλοήθεις ή κακοήθεις, αυξάνουν την αιμάτωσή τους μέσω αυτής της διαδικασίας.
Η σύνδεση μεταξύ του εντέρου και των ινομυωμάτων αφορά την εντερική ανισορροπία βακτηρίων (δυσβίωση) και τη διαπερατότητα του εντέρου. Μια τέτοια δυσβιωτική κατάσταση οδηγεί στην παραγωγή φλεγμονωδών μεσολαβητών που σχετίζονται με το έντερο, όπως οι IL-2, IL-6, TNF-α και άλλες κυτταροκίνες. Αυτοί οι μεσολαβητές επηρεάζουν την πυελική περιοχή, όπου η οιστραδιόλη ενισχύει την ανάπτυξη άτυπων κυττάρων που εξελίσσονται σε αυτόνομα αναπτυσσόμενα ινομυώματα.
Η εντερική δυσβίωση και η υπερανάπτυξη βακτηρίων και μυκήτων συμβάλλουν επίσης στην κυριαρχία των οιστρογόνων μέσω των οιστρογονικών επιδράσεων των βακτηριακών και μυκητιασικών τοξινών. Η σχετιζόμενη δυσκοιλιότητα αυξάνει περαιτέρω τα επίπεδα οιστρογόνων στον ορό του αίματος, διασπώντας τον δεσμό οιστρογόνου–γλυκουρονικού οξέος με τη δράση του ενζύμου βήτα-γλυκουρονιδάση, που παράγεται στο δυσβιωτικό αυτό περιβάλλον.
Η δυσβίωση17 συμβάλλει στην κυριαρχία των οιστρογόνων μέσω διαφόρων μηχανισμών. Η βήτα-γλυκουρονιδάση, ένα ένζυμο που παράγεται από παθογόνα βακτήρια του εντέρου, διασπά τον δεσμό γλυκουρονικού οξέος με την οιστραδιόλη, που είναι απαραίτητος για την αποβολή της από τον οργανισμό. Το αποτέλεσμα είναι η εκ νέου απορρόφηση της οιστραδιόλης και η παραμονή της στο σώμα.
Πως μπορείς να αξιολογήσεις την εντερική δυσβίωση;
Η αύξηση των οιστρογόνων σε όλο το σώμα ασκεί επιπλέον πίεση στο ήπαρ και τις αποτοξινωτικές του ικανότητες. Παθογόνα εντερικά βακτήρια και ζυμομύκητες μπορούν επίσης να παράγουν βακτηριακές τοξίνες και μυκοτοξίνες με ισχυρές οιστρογονικές επιδράσεις. Η παράλληλη φλεγμονή μπορεί να ενισχύσει την παραγωγή οιστρογόνων και των αυξητικών παραγόντων που υπάρχουν στον ιστό των ινομυωμάτων, υποστηρίζοντας έτσι την αγγειογένεση. Η εντερική δυσβίωση μπορεί να διαγνωστεί με την εξειδικευμένη εξέταση GI MAP (Nordic Labs) - το προσφέρω μέσα από συνεδρίες σε όλους τους συνεδριαζόμενους. Ανάλογα τα αποτελέσματα σου αντιμετωπίζουμε την εντερική δυσβίωση με ένα πρόγραμμα αποκατάστασης του εντέρου.
Είναι ασυνήθιστο να έχει μια γυναίκα συμπτωματικά ινομυώματα χωρίς να έχει ταυτόχρονη λειτουργική εντερική δυσλειτουργία ή σχετική δυσβίωση.
Αυξημένα επίπεδα ινσουλίνης και του ινσουλινοειδούς αυξητικού παράγοντα Ι (IGF-1) μπορούν επίσης να συμβάλλουν στην κυριαρχία των οιστρογόνων και στην ανάπτυξη ινομυωμάτων. Το μεταβολικό σύνδρομο (προδιαβήτης) χαρακτηρίζεται από αυξημένη ινσουλίνη και αυξανόμενη αντίσταση στην ινσουλίνη.
Το σύνδρομο ορίζεται από συνδυασμό σημείων και συμπτωμάτων όπως:
Κοιλιακή παχυσαρκία (αναλογία μέσης/γοφών > 0,8· μέση > 89 cm)
Υψηλά τριγλυκερίδια
Χαμηλή καλή χοληστερόλη (HDL)
Υψηλή κακή χοληστερόλη (LDL)
Υπέρταση
Μειωμένη ανοχή στη γλυκόζη
Υπογλυκαιμία
Αυξημένος κίνδυνος σακχαρώδους διαβήτη τύπου 2
Εργαστηριακοί δείκτες μεταβολικού συνδρόμου περιλαμβάνουν:
Αυξημένη ινσουλίνη νηστείας και γλυκόζη αίματος
Αυξημένη γλυκοζυλιωμένη αιμοσφαιρίνη A1c (>5,6%)
Αυξημένη παραγωγή οιστρόνης (Ε1) από τα λιποκύτταρα
Κυριαρχία οιστρογόνων, πιο εμφανής στο σύνδρομο πολυκυστικών ωοθηκών (PCOS)
Μειωμένη SHBG (σφαιρίνη δέσμευσης ορμονών του φύλου) → περισσότερη ελεύθερη οιστραδιόλη
Ο ρόλος της αποτοξίνωσης του ήπατος στην ανάπτυξη των ινομυωμάτων - είναι σημαντικό αν έχεις ινομύωμα να κάνεις εξέταση γονιδίωματος όπως το DNA Hormones που προσφέρω μέσα από τις συνεδρίες μας για να κατανοήσεις πως ο οργανισμός σου διενεργεί την μεταβολική αποτοξίνωση. Έχω πληροφορίες γι’ αυτή την εξέταση με αυτή να προσφέρεται μέσα από τις συνεδρίες μας.
Κατά τη φάση 1 της αποτοξίνωσης, οι λιποδιαλυτές ουσίες (π.χ. τοξίνες, ορμόνες, φάρμακα) μετατρέπονται από το ένζυμο κυτόχρωμα P450 σε ενδιάμεσες ενώσεις, οι οποίες είναι πιο υδατοδιαλυτές αλλά εν δυνάμει τοξικές.
Στη φάση 2, αυτές οι τοξικές ενδιάμεσες ενώσεις δεσμεύονται (συζεύγνυνται) με αμινοξέα και πεπτίδια όπως:
Γλυκουρονικό οξύ
Γλουταθειόνη
Γλυκίνη
Ή υποβάλλονται σε άλλες διαδικασίες όπως:
Μεθυλίωση
Σουλφοποίηση
Ακετυλίωση
Σουλφοξείδωση
Αυτές οι υδατοδιαλυτές ουσίες πλέον μπορούν να αποβληθούν μέσω κόπρανων, ούρων, ιδρώτα ή και υδρατμών από τους πνεύμονες.
Στη φάση 3, το μόριο οιστραδιόλης-γλυκουρονικού οξέος που δημιουργήθηκε προηγουμένως αποβάλλεται μέσω της χολής στο έντερο. Όμως, στο δυσβιωτικό έντερο, το ένζυμο βήτα-γλυκουρονιδάση (που παράγεται από ανισόρροπα βακτήρια), διασπά αυτό τον δεσμό, επιτρέποντας στην οιστραδιόλη να επαναπορροφηθεί στην κυκλοφορία.
Η αντιμετώπιση των ινομυώματων από τη ρίζα είναι σημαντική - διότι, δυστυχώς η δυτική ιατρική την μόνη αντιμετώπιση που προσφέρει είναι αντισυλληπτικά και φάρμακα. Είναι σημαντικό να κατανοήσεις πως και γιατί ο οργανισμός σου δημιουργεί τα ινομυώματα και τι μπορείς να κάνεις για να τα αντιμετωπίσεις αποτελεσματικά.
Παίζει ρόλο η διατροφή στην εμφάνιση τους;
Η διατροφή μπορεί να παίξει πολύ σημαντικό ρόλο στα ινομυώματα. Μπορείς να βρεις πληροφορίες και αρκετές συνταγές στο eCookbook Eat for your Cycle εδώ
ή γίνε μέλος και ξεκλείδωσε το υπόλοιπο μέρος του άρθρου και 100+ πρωτόκολλα και συνταγές πάνω σε διάφορα θέματα υγείας που συνδέονται και άμεσα με τα ινομυώματα.